Patienten Report
Glaskörperabhebungen unter drucksenkenden Augentropfen
59 Jahre lang erfreute ich mich einer scharfen und glasklaren Sicht. Das Sinnesorgan „Auge“ war gesund. Hornhaut, Linse und Glaskörper waren glasklar. Ab 50 brauchte ich, wie jeder andere Mensch auch, für den Nahbereich eine Lesebrille. Die elektrischen Signale, kommend von der Netzhaut, wurden über die Sehbahn bis zum Gehirn weitergeleitet und lieferten ein makelloses Bild, welches durch nichts gestört, getrübt oder verzerrt wurde.
Diese Perfektion wurde unter den ersten Augentropfen meines Lebens jäh zerstört. Beide Glaskörper kollabierten, wurden von der Netzhaut losgerissen und richteten dabei erhebliche Schäden an. Die klare Sicht trübte unwiederbringlich ein. „Zufällig zeitgleich“ und „natürliche Degeneration“ meinte die Augenheilkunde zu den stattgefundenen Glaskörperabhebungen.
Diese Behauptungen stehen auf wackligen Säulen. Schließlich bezwecken die Tropfen eine Volumenreduktion des Kammerwassers in der Vorderkammer und im Glaskörper. Indiziert sind sie, wenn der Abfluss von Kammerwasser krankhaft gestört ist und das Kammerwasservolumen im Auge über das normale Niveau ansteigt. Doch mein Augeninnendruck war nicht erhöht, er war sogar sehr niedrig, was bedeutet, dass auch das Kammerwasservolumen sehr niedrig war. Eine pharmazeutische Hemmung der Kammerwasserproduktion bei niedrigem Ausgangsdruck war daher nicht nur nicht notwendig, sondern auch riskant. Denn das Auge ist ein Gefäß und braucht, genau wie die Blutgefäße, ein bestimmtes Flüssigkeitsvolumen, um den notwendigen inneren Druck aufrecht erhalten zu können. Sinkt dieses Volumen aufgrund eines Flüssigkeitsmangels unter ein bestimmtes Niveau, sinkt auch der Augeninnendruck. Okuläre Hypotonie tritt ein. Von dem wusste ich zum Zeitpunkt der Behandlung nichts. Mit Augentropfen kannte ich mich nicht aus. Es war die erste augenärztliche Behandlung meines Lebens.
Da die beidseitige Sehverschlechterung nicht unter natürlichen Bedingungen entstanden war, ließ ich mir die Patientenakte und die Aufnahmen aushändigen. So konnte ich Schritt für Schritt nachvollziehen, welche Ereignisse in der Behandlungsphase zu den Glaskörperdestruktionen geführt haben.
Orientiert habe ich mich am Fehlermeldesystem CIRS der Luftfahrt (Critical Incident Reporting System), ein Instrument, das sich auch in der Medizin als Teil des Risikomanagements zur Vermeidung und Wiederholung von Behandlungsfehlern etabliert hat.
https://de.wikipedia.org/wiki/Critical_Incident_Reporting_System
Fehler treten überwiegend dann ein, wenn viele Personen in der Behandlung eines einzelnen Patienten involviert sind. Man spricht von „Fehlerkette“ oder „Ereigniskette“. In meinem Fall haben mehrere konsekutive Fehler zu Glaskörperdestruktionen und Netzhautschäden an beiden Augen geführt. Das Auffällige an der Geschichte ist, dass beide Augen nicht gleichzeitig getropft wurden, sondern nacheinander. Die Glaskörperabhebungen traten analog circa 10 Tage nach dem zeitversetzten Beginn der Tropfung auf.
Gerade weil es unter den drucksenkenden Tropfen bereits zu einer Glaskörperdestruktion mit Netzhautschäden am erkrankten Auge gekommen war, hätte das gesunde Partnerauge vor diesen Schäden geschützt werden müssen. Doch der Befund der Glaskörperabhebung wurde nicht erhoben und mir auch nicht mitgeteilt. Stattdessen wurde mir befohlen, das bis dahin gesunde symptomlose Auge ebenfalls zu tropfen. Zehn Tage nach Beginn der Tropfung wurde auch dieser Glaskörper brachial von der Netzhaut losgerissen, mit dramatischen Folgen für mein Sehvermögen. Als Folge dieser iatrogenen Glaskörperdestruktionen haben sich Spätschäden entwickelt.
Die Ereigniskette aus der Sicht des Patienten
Ausgang der Geschichte waren „blinde Stellen“ im linken Auge, mit denen ich eines Tages - Anfang 2009 - aufwachte. Vorangegangen war eine Stressphase mit spannungsbedingtem Bluthochdruck. Da ich keinen Augenarzt hatte, begab ich mich in eine Augenklinik. Der Oberarzt der Augenambulanz stellte eine Durchblutungsstörung im linken Auge fest und wies mich in die Klinik ein. Ich bekam Infusionen und Injektionen zur Blutverdünnung. Nach drei Tagen wurde ich als geheilt entlassen mit der Diagnose „Venenast-Präthrombose“. Ich solle zum Hausarzt gehen, meinte der junge Arzt, um den Cholesterinwert kontrollieren zu lassen. Eine kurzfristige Kontrolle beim Augenarzt sei nicht notwendig, mein Visus läge bei 1,0, also alles halb so schlimm. Ich protestierte, denn die zentralen Gesichtsfeldausfälle, direkt unter dem fokussierten Bereich, waren extrem beeinträchtigend. Sie kämen von den Blutflecken auf der Netzhaut, erwiderte er, sie würden noch verschwinden, mindestens drei Monate würde es noch dauern, ich müsse Geduld aufbringen. Zum gesunden rechten Auge finden sich keine Befunde in der Krankenakte. Der Augeninnendruck wurde lediglich am Aufnahmetag gemessen, er lag beidseits bei 16 mmHg. An den drei darauf folgenden Tagen und am Entlassungstag erfolgte keine Druckmessung, weder links noch rechts.
Ereignis 1: Fehlende Kommunikation zwischen Augenambulanz und Augenklinik
Die Erstdiagnose laut Notfallbericht und Fluoreszenzangiographie (FAG) der Augenambulanz lautete: linkes Auge, anteriore ischämische Optikusneuropathie (AION) mit Staseretinopathie. Eine AION ist ein augenmedizinischer Notfall. Die Aufnahmedokumentation der Klinik, die nur Minuten später angefertigt wurde, enthält eine ganz andere Diagnose, nämlich „Venenast-Präthrombose“. Die am nächsten Tag in der Klinik durchgeführte Gesichtsfelduntersuchung zeigt AION-typische zentrale Gesichtsfeldausfälle. Dennoch wird die Diagnose nicht korrigiert. Ein Datenaustausch zwischen Augenambulanz und Augenklinik hat offensichtlich nicht stattgefunden.
Ich erfahre zum Zeitpunkt der Behandlung nichts von der Diagnose „AION“; den Notfallbericht habe ich erst anderthalb Jahre nach der Behandlung mit der Herausgabe der Patientenakte bekommen.
Ereignis 2: Nicht ausreichende Befunderhebung am Entlassungstag
Der zentrale Visus des linken Auges hatte sich während des Klinikaufenthalts auf 1,0 erholt. Dieser sagt jedoch nichts aus über die Gesichtsfeldausfälle, die sich direkt unter dem fokussierten Bereich befanden. Einzig und allein auf Basis der Visuserholung wurde eine „objektive Befundverbesserung“ diagnostiziert. Wegen des Sehnervinfarktes und des Venenastverschlusses hätte am Entlassungstag zusätzlich eine Gesichtsfelduntersuchung gemacht werden müssen, um die „objektive Befundverbesserung“ bestätigen zu können. Das wurde unterlassen.
Ereignis 3: Kurzfristige Kontrollen bei einer AION mit Venenastverschluss
Nach einem Venenastverschluss und einer Blutung im Sehnerv muss mit Ödemen und Gefäßneubildungen gerechnet werden. Laut Leitlinie Nr. 29 von BVA und DOG* muss die erste Kontrolle bei einer nicht arteriitischen AION nach einer Woche stattfinden. Kontrollen wurden mir nicht angeboten. . Es stellten sich tatsächlich die zu erwartenden Komplikationen ein. Bei einer zeitnahen Kontrolle wären sie früher entdeckt und behandelbar gewesen. Die Ausdehnung der Ödeme hätte sich in Grenzen gehalten, die Gefäßwucherungen im Sehnerv ebenfalls. Eine Sicherungsaufklärung bezüglich der zu erwartenden Komplikationen hat nicht stattgefunden.
* http://augeninfo.de/leit/leit29.htm
Ereignis 4: Feststellung eines erhöhten Erythrozytenwertes und erniedrigten MCH-Wertes
Dieses Laborergebnis ist mir während der Behandlung nicht mitgeteilt worden, auch in den Entlassungsunterlagen findet es keine Erwähnung. Es bedeutet Dehydratation und Bluteindickung. Man hätte mich auf eine ausreichende Zufuhr von Flüssigkeit und Verzicht auf Zucker hinweisen müssen. Das wurde unterlassen. (Anm.: Zucker führt zu Bluteindickung)
Weil ich die Entlassungsdiagnose "Venenast-Präthrombose" nicht vertraute und weil ich keine kostbare Zeit verlieren wollte, stellte ich mich mit den Entlassungspapieren in vier Augenarztpraxen vor. Doch wegen der verharmlosenden Diagnose und der fehlenden Angabe von notwendigen Kontrollen wurde ich ohne Untersuchung abgewiesen. Erst einen Monat nach Entlassung fand ich einen Arzt, der bereit war das Auge zu untersuchen. Beim Betrachten der Klinikunterlagen - speziell FAG und Gesichtsfeld - brach es empört aus ihm heraus: „Was heißt hier Venenast-Präthrombose? Das ist ein Vollverschluss mit Blutung im Sehnerv!“. Er bestätigte somit meinen Verdacht der fehlerhaften Entlassungsdiagnose. Die Gefäßverschlüsse hatten zu Ödemen auf Papille und Makula geführt, die Blutungen hatten sich über die gesamte Netzhaut ausgebreitet. Wegen der engen Arterien verordnete er eine Hämodilution, ASS und weitere vom Hausarzt durchzuführende Maßnahmen.
Ereignis 5: Eine verharmlosende Diagnose führt zur Verweigerung eines dringend benötigten Eiltermins
Ich war wegen der verharmlosenden Diagnose in den Entlassungsunterlagen bereits in vier Praxen ohne Untersuchung abgewiesen worden. Erst in der fünften Praxis schaffte ich es, mir mit einer Notlüge eine Untersuchung zu erkämpfen.
Eine Hämodilution, wie vom Augenarzt angeordnet, konnte meine Hausärztin nicht durchführen, weitere Ärzte sowie das Krankenhaus in meiner Nähe auch nicht. Ein weiterer konsultierter Arzt wies mich als Notfall erneut in die Augenklinik ein, weil auch er die Hämodilution nicht durchführen konnte. Trotz Notfalleinweisung, Anweisung zur Hämodilution und schriftlichen Angaben des Augenarztes wurde ich dort ohne Untersuchung abgewiesen. Ich könne zwei Tage später wiederkommen, hieß es, heute sei Blindensprechstunde. Auf die Notfalleinweisung wurde vom Krankenhauspersonal ein neues Datum und eine neue Uhrzeit eingetragen. Beim Weggehen konnte ich noch sehen, wie die junge Ärztin die Anweisung zur Hämodilution des Augenarztes - ein sehr erfahrener und geschätzter Ophthalmologe - in den Mülleimer warf.
Ereignis 6: Abweisung ohne Untersuchung trotz Notfalleinweisung
Ein Patient, der mit einer Notfalleinweisung kommt, darf nicht ohne Untersuchung abgewiesen werden. Die Anweisungen eines Ophthalmologen sollten in der Untersuchung mit einbezogen werden. Die Gefäßwucherungen, Ödeme und Blutungen konnten sich trotz der bereits eingetretenen einmonatigen Verzögerung noch mal zwei volle Tage weiter entwickeln.
Zwei Tage später begab ich mich wieder in die Augenambulanz. Obwohl der Arzt auf den Bildschirm schaute, fragte er mich nach der Diagnose und den Medikamenten, die ich während des ersten Klinikaufenthalts bekommen hatte. Das irritierte mich, dennoch machte ich die gewünschten Angaben. Anschließend wurde ich wieder in die Augenklinik eingewiesen. "Augenambulanz" und "Augenklinik befanden sich auf dem gleichen Flur - sie waren nur durch eine Tür getrennt.
Ereignis 7: Kein Datenaustausch zwischen Ambulanz und Augenklinik
Die Augenambulanz hatte keinen Zugriff auf die Daten der stationären Behandlung. Deshalb wurde ich aufgefordert, dem Arzt die Diagnose und Therapie des vorangegangenen Klinikaufenthalts mitzuteilen. Die Diagnose "Venenast-Präthrombose" der Klinik, dessen Richtigkeit mehr als fragwürdig war, wurde von der Augenambulanz ohne Kontrolle übernommen.
Wegen der Ödeme sollte ich eine Avastin-Injektion-ins-Auge bekommen. Als OP-Vorbereitung wurde mir zwei Mal ein Tropfen in das betroffene Auge verabreicht. Um welches Präparat es sich handelte, erfuhr ich nicht. Am Tag nach der Avastin-Injektion wurde das Auge untersucht. Viel später wurde mir, in meiner Abwesenheit, eine geöffnete Flasche Trusopt Augentropfen ans Bett gestellt. Es war ein Re-Import aus Spanien, das Etikett war überklebt. Als Wirkstoff war „Dorzolamid“ angegeben. Beipackzettel und Umkarton fehlten. Die Flasche rührte ich nicht an. Eine Weile später betrat eine Klinikangestellte das Zimmer, um meine Bettnachbarin zu versorgen. Nebenbei befahl sie mir, die bereitgestellten Tropfen am betroffenen Auge anzuwenden. Ich fragte, wogegen die Tropfen seien. Sie fragte zurück, was ich denn hätte. „Ein Ödem auf der Netzhaut des linken Auges“, antwortete ich. Dann sei es dagegen, erwiderte sie.
Ereignis 8: Augeninnendruck senkende Medikation ist ein intrakorporaler Eingriff
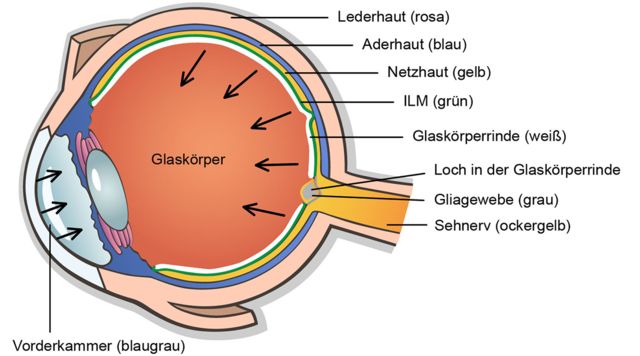
Trusopt Augentropfen gehören zur Gruppe der Carboanhydrasehemmer, so wie Azopt und Cosopt. Carboanhydrasehemmer greifen in die Homöostase, d. h. in das natürliche Gleichgewicht von Produktion und Abfluss von Kammerwasser ein. Die Kammerwasserproduktion wird gehemmt, während der Abfluss von Kammerwasser unvermindert weitergeht. Dadurch kommt es zu einer Volumenreduktion von Kammerwasser im allen Augenkammern. Bei einem Ausgangsaugeninnendruck von 12 mmHg führt die Gabe zu okulärer Hypotonie (Druck unter 10 mmHg). Beim Bücken besteht, physikalisch gesehen, das Risiko des Abgleitens des Glaskörpers in die Kammerwasser reduzierte Vorderkammer. Die Verordnung setzt zwingend ein Arztgespräch mit Aufklärung und Einwilligung unter Einbezug des individuellen Augeninnendrucks voraus. Dies hat nicht stattgefunden.
Aus der Patientenakte, in der ich erst anderthalb Jahre später Einsicht erhielt, geht nicht hervor, dass das Medikament postoperativ noch ärztlich verordnet gewesen sei. Lediglich präoperativ waren drei Tropfen verordnet. Vermutlich bin ich nach der Avastin-Injektion vom Pflegepersonal irrtümlich aufgefordert worden, das linke Auge weiter zu tropfen. Die Augenärzte auf der Station haben anscheinend von der postoperativen Gabe nichts gewusst. Ebenfalls geht aus der Patientenakte hervor, dass das gesunde rechte Auge während des gesamten Aufenthalts nicht untersucht wurde. Befunde dazu sind nicht eingetragen.
Jedes Mal nach der Tropfung fühlte sich das Auge an, als ob es schrumpfen würde, es war schmerzhaft. Im Ohr der betroffenen Seite bemerkte ich ein Druckgefühl wie beim Landeanflug sowie ein dumpfes Brummen im Kopf.
Während der Entlassungsuntersuchung zwei Tage später kamen die Tropfen nicht mehr zur Sprache. Deshalb ließ ich die Flasche auf dem Beistelltisch stehen, als ich das Krankenhaus verlassen wollte. Beim Hinausgehen forderte mich die Angestellte, die mir die Entlassungspapiere brachte, energisch auf, die Augentropfen einzupacken und das Auge weiter zu tropfen. Ich sagte, die Ärztin habe sie während des Entlassungsgesprächs nicht angesprochen. Dann hat sie es vergessen, entgegnete sie. Zu Hause angekommen merkte ich, dass die Tropfen nicht als Entlassungsmedikation eingetragen waren.
Ereignis 9: Abgabe eines Arzneimittels
Laut Arzneimittelgesetz darf ein Arzneimittel nicht ohne Kontakt zwischen verschreibendem Arzt und Patient, ohne ärztliche Verordnung, ohne Umkarton und ohne Beipackzettel an den Patienten abgegeben werden – siehe § 48 „Verschreibungspflicht“ und § 11 „Packungsbeilage“*. Es gibt keinen Krankenhausbeleg, der besagt, dass die Tropfen postoperativ ärztlich verordnet waren. Auch wurde die Gabe durch die Krankenschwester nicht abgezeichnet. Kenntnis davon bekam ich erst anderthalb Jahre später - nach Aushändigung der Patientenakte. Zum Zeitpunkt der Behandlung konnte ich davon nichts wissen.
* https://www.gesetze-im-internet.de/amg_1976/
Trotz der belastenden Nebenwirkungen tropfte ich das Auge in der Annahme, die Tropfen seien gegen die Ödeme.
Ereignis 10: Off-Label-Use
Trusopt ist nicht zugelassen für die Behandlung von Netzhautödemen. Wenn es mir dagegen gegeben worden wäre, wäre es ein Off-Label-Use gewesen. In dem Fall muss der Patient, nach gesonderter Aufklärung durch einen Arzt, schriftlich in die Behandlung einwilligen. Das ist nicht passiert. Wahrscheinlicher ist jedoch eine andere Annahme: Aus der Krankenakte ging hervor, dass mir drei Mal ein Tropfen als „OP-Vorbereitung“ vor der Avastin-Injektion verordnet worden waren. Die Person, die diesen Eintrag getätigt hat, hat mit einem einzigen Buchstaben unterschrieben. Einen Arzt, dessen Name mit diesem Buchstaben anfängt, habe ich nie kennengelernt. Da aber mein Augeninnendruck vor dem ersten Gabe 12 mmHg betrug und nach der Avastin-Injektion bzw. 36 Stunden nach dem letzten Gabe wieder bei 12 mmHg lag, war die Fortsetzung der Drucksenkung nicht mehr erforderlich. Deshalb nehme ich an, vom Pflegepersonal irrtümlich aufgefordert worden zu sein, weiter zu tropfen. Die Augenärzte auf der Station haben vermutlich von der Weitergabe der drucksenkenden Medikation nichts gewusst - zu keinem Zeitpunkt. Von der einzigen Krankenschwester auf der Station ist die Gabe auf dem entsprechenden Papier nicht mehr abgezeichnet worden.
Einige Tage später stellte ich mich mit den Klinikunterlagen zum zweiten Mal beim Hausaugenarzt vor. Obwohl ich ihm die Entlassungsunterlagen vorlegte, fragte er mich nach den Medikamenten, die ich in der Klinik bekommen hatte. Ich nannte die Avastin-Injektion und die Trusopt Augentropfen, nur für das linke Auge, erwähnte aber, dass sie nicht ärztlich verordnet worden waren. Am Ende der Untersuchung verschrieb er mir die Augentropfen weiter. Ich protestierte, doch er bekam es nicht mehr mit. Gedanklich war er schon beim nächsten Patienten. Das Wartezimmer war, wie immer und überall, proppenvoll. Das Rezept löste ich nicht ein.
Ereignis 11: Fehlende Verordnung von drucksenkender Augenmedikation wird nicht hinterfragt
Anstatt nach der in der Klinik verabreichten Medikation zu fragen, hätte der Hausaugenarzt die Entlassungsmedikation überprüfen sollen; er hätte gesehen, dass die Tropfen nicht ärztlich verordnet gewesen waren. Er hat, wie üblich, die Klinikmedikation routinemäßig weiterverschrieben. Zu diesem Zeitpunkt wusste ich noch nichts von der drucksenkenden Wirkung dieser Tropfen. Mein Augendruck war mir nicht bekannt.
Ungefähr zehn Tage nach Beginn der Tropfung erschien beim Bücken ein linsengroßer schwarzer blinder Fleck im Auge. Beim Aufrichten verschwand er wieder. Das wiederholte sich mehrmals, jedes Mal beim Bücken. Nach und nach bildeten sich Schlieren und Nebel, die sich bei jeder Augen- und Körperbewegung mitbewegten. Noch hielt ich sie für die Folgen des Ödems. Die Sicht auf dem Auge verschlechterte sich erheblich.
Fünf Wochen nach der Avastin-Injektion war ich zur Kontrolle in die Augenambulanz bestellt worden. Es war der gleiche Arzt, der mich empfing. Wieder bat er mich, ihm auf die Sprünge zu helfen. Ich möge ihm die Diagnose und Behandlung nennen, die ich während des zweiten Klinikaufenthalts bekommen hatte. Nun war ich richtig irritiert, denn er schaute währenddessen auf den Monitor und die Frage hatte er mir bereits beim vorigen Besuch gestellt. Deshalb fragte ich zurück, ob er das nicht in der Krankenakte nachlesen könne, ich wolle keine falschen Angaben machen. Er antwortete, er habe keinen Zugriff auf die Daten des stationären Aufenthalts. Deswegen müsse er immer die Patienten, die zur Kontrolle bestellt worden waren, um diese Angaben bitten. Obwohl ich mich dabei sehr unwohl fühlte, nannte ich die Avastininjektion und Trusopt für das linke Auge, betonte aber, dass die Augentropfen nicht als Entlassungsmedikation verordnet waren.
Am Ende der Untersuchung, die wie immer über mehrere Stunden ging, teilte er mir mit, dass die Ödeme verschwunden waren. Das wunderte mich sehr, denn die Sicht auf dem Auge war schlechter denn je. Ich hatte die Tropfen in Verdacht, beschwerte mich, doch der Arzt antwortete, dass sei „nur die natürliche Degeneration". Zum Abschluss verordnete er mir aus heiterem Himmel die Tropfen für beide Augen. Da ich dachte, ich würde gegen die Ödeme tropfen, protestierte ich. Ich sagte, die Ödeme des linken Auges seien doch verschwunden und das rechte Auge habe doch gar keine. Er schaute mich verständnislos an und erwiderte „der Druck muss in beiden Augen konstant gehalten werden“. Danach entschwand er. Ich war vollkommen verblüfft, den Zusammenhang konnte ich nicht nachvollziehen. Zeit zum Nachfragen wurde mir nicht eingeräumt - die Warteräume waren, wie immer und überall, proppenvoll.
Ereignis 12: Fehlender Datenaustausch zwischen den Abteilungen
Der kontrollierende Arzt hatte keinen Zugriff auf die Daten der Augenstation. Hätte er Einsicht in die Klinikdaten gehabt, hätte er mich nicht nach den Medikamenten, die ich bekommen hatte, fragen müssen. Er hätte selber nachlesen können, was verordnet und was nicht verordnet gewesen war. Da die Tropfen nicht ärztlich verordnet gewesen waren, hätte er folgern können, dass mir die Tropfen möglicherweise irrtümlich mitgegeben worden waren. Er hätte gesehen, dass der Druck linkes Auge bei 12 bzw. bei 13 mmHG und rechtes Auge bei 15 mmHg gelegen habe. Ohne zu prüfen, ob Trusopt tatsächlich ärztlich verordnet gewesen war, verordnete er den Carboanhydrasehemmer weiter - diesmal für beide Augen. Hätte er Einsicht in die Daten gehabt, wäre die Fehlerkette an diesem Glied unterbrochen worden.
Ereignis 13: Glaskörperabhebung des linken Auges unter Trusopt
Die Glaskörperabhebung des linken Auges wurde nicht erhoben und mir auch nicht mitgeteilt, obwohl ich mich eindringlich über die Sehverschlechterung beschwert hatte. Durch Vorher-Nachher-Vergleich der optischen Kohärenztomographien (OCT) hätte festgestellt werden können, dass sie unter Trusopt aufgetreten war. An diesem Kontrolltermin wurden für das rechte Auge keine Befunde eingetragen. Dennoch wurden mir an diesem Tag erstmalig die Tropfen für das rechte Auge verordnet. Hätte man mir den Befund der Glaskörperabhebung des linken Auges mitgeteilt, hätte ich nicht angefangen das gesunde rechte Auge zu tropfen.
Ich recherchierte im Internet. Die Tropfen wurden in Verbindung gebracht mit „Glaukom“ und „erhöhtem Augeninnendruck“, alles Begriffe, die ich noch nie gehört hatte. Mein Augendruck war mir nicht bekannt. Ich nahm einen Privattermin beim Hausaugenarzt wahr, um nach dem Sinn der Tropfen zu fragen. Doch er hielt sich bedeckt, die Kammerwasser reduzierende Wirkung der Tropfen kam wieder nicht zur Sprache, vermutlich weil er dachte, die Aufklärung samt Einwilligung hätte bereits in der Klinik stattgefunden. So ist es schließlich auch üblich. Recht verunsichert begann ich einige Tage später das gesunde rechte Auge zu tropfen. Es stellten sich auch auf diesem Auge ein schmerzhaftes Schrumpfungsgefühl, ein Druck auf dem rechten Ohr und ein dumpfes Brummen im Kopf ein. Am zehnten Tag tauchte beim Bücken ebenfalls ein schwarzer blinder Fleck auf, größer als beim anderen Auge, exakt zentral. Er schwang mit hoher Frequenz und sehr geringer Schwingungsbreite auf der Stelle hin und her. Etwas zu fokussieren war nicht möglich. Ich war zentral vollkommen blind. Die blinde Stelle vergrößerte sich proportional mit der Entfernung. Nach 15 Minuten verschwand der Spuk.
Zuerst schien es, als ob alles beim Alten war, doch dann bemerkte ich, dass ich die Fähigkeit scharf zu sehen, verloren hatte und äußerst blendempfindlich geworden war. Gesichter konnte ich nicht mehr erkennen, beim Lesen von Printmedien fehlten im fokussierten Wort einzelne Buchstaben, auf Hinweisschildern und Anzeigetafeln in einiger Entfernung ebenso. Kurzwelliges Blau am Bildschirm (additive Farbmischung) war mit dem Auge kaum noch sichtbar. Vor den Tropfen war die Sicht hell und kristallklar, jetzt war sie trübe und verschmiert. Zwischen mir und der realen Welt schwang eine „graue Gardine“ aus Myriaden von einzelnen Pünktchen, in jedem Auge eine. Dahinter bewegten sich zähflüssig Striche und fasernähnliche Gebilde, die sich asynchron zueinander bewegten. Die Augentropfen setzte ich ab.
Ereignis 14: Ebenfalls Glaskörperabhebung des rechten Auges unter Trusopt
Auch auf diesem Auge ist es zehn Tage nach Beginn der Tropfung zu einer dramatischen Glaskörperablösung gekommen, möglicherweise mit Anhebung der Netz- und Aderhaut. Diese Annahme ergibt sich aus dem 10 bis 15 Minuten dauernden schwarzen Fleck. Das Auge weist seitdem einen zentralen Gesichtsfeldausfall auf. Auch kurzwelliges Blau kann ich zentral, neben dem zentralen Ausfall, nicht mehr sehen. Vermutlich sind in der Foveola und in der Fovea Sehzellen bzw. deren Verschaltungen zugrunde gegangen. Dies ließ sich mit der damaligen Gesichtsfeldapparatur (2009), die nur eine grobe Testung zuließ, nicht feststellen. Mit den heutigen (2018) modernen Computerperimetern mit Schwellenmessung ist der zentrale Ausfall inzwischen objektiv diagnostizierbar.
Wird der Glaskörper von der Netzhaut abgehoben unter niedrigem Augeninnendruck ist das stets auch eine Destruktion des Organs, welches das Auge gesund hält. Das Kollagengerüst kollabiert und der Glaskörper verflüssigt sich. In diesem Zustand kann er seine vielfältigen Aufgaben zur Gesunderhaltung seiner Umgebungsstrukturen und zur Bündelung der Lichtstrahlen bzw. seine Schutzfunktion als Puffer vor Stößen und Abwehr von Keimen nicht mehr erfüllen. Die Kontrastsensitivität ist erniedrigt, die Blendung ist erhöht und die Sehqualität erleidet einen dramatischen Rückgang.
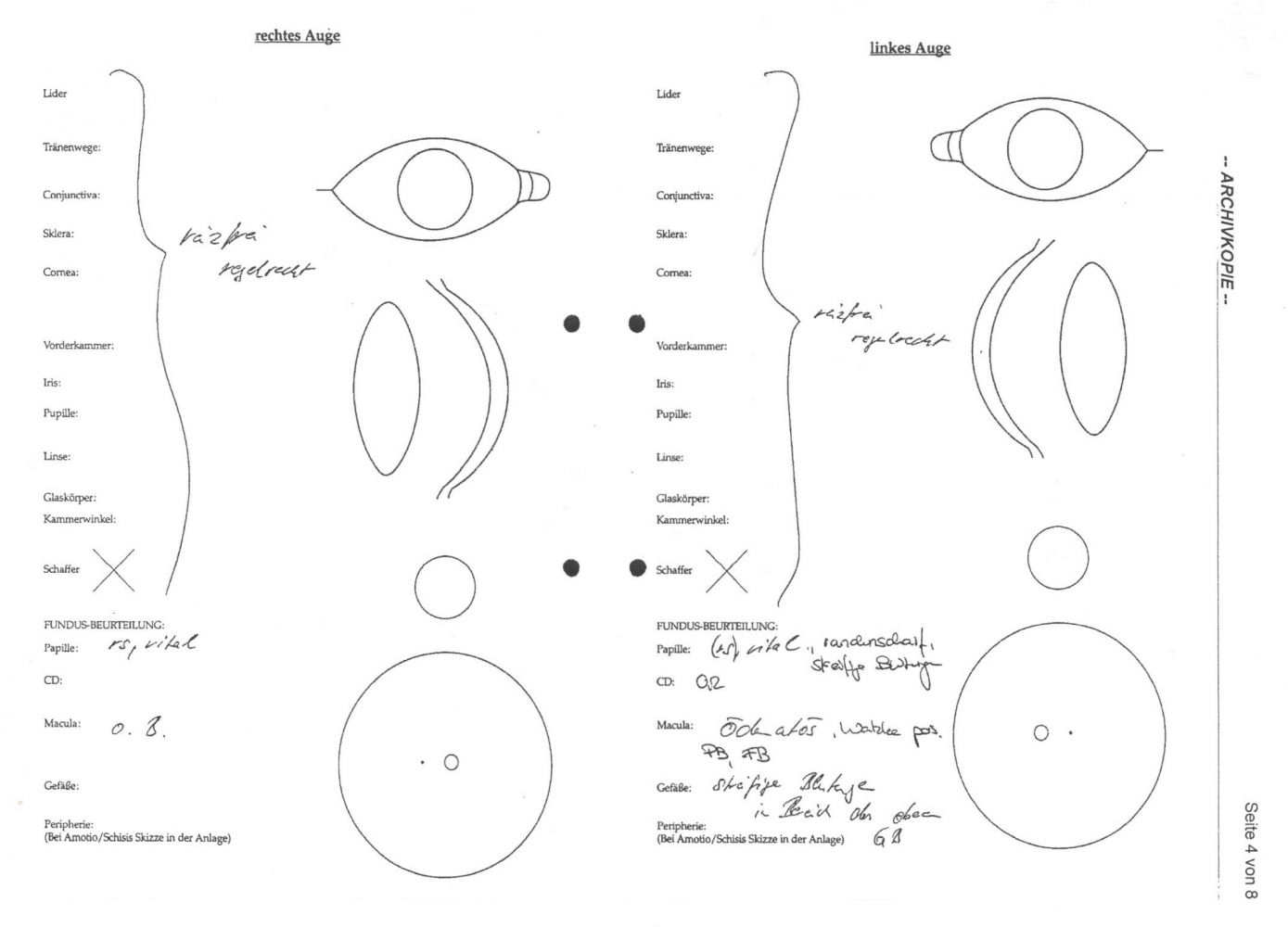
Vor den Tropfen waren die Medien beider Augen - Hornhaut, Linse und Glaskörper - als „reizfrei, regelrecht“ in der Krankenakte beschrieben worden.
Einige Tage später erhöhte sich die Mobilität der „grauen Vorhänge“. Neue Komponenten in Form von schaumig schwarzen Strukturen und Flecke, die synchron mit ihnen hin und herschwappten, hatten sich dazu gesellt. Es stellte sich eine kaum vorstellbare visuelle Behinderung ein, die mich unvorbereitet und in voller Härte traf. Die beidseitigen Trübungen und die dadurch ausgelösten entoptischen Phänomene behinderten mich bei all meinen Aktivitäten, sowohl an sonnigen als auch an grauen Tagen, bei Kunstlicht, im Verkehr, in wenig beleuchteter Umgebung und in der Dunkelheit. Sogar bei geschlossenen Augen konnte ich die hin und her flottierenden Trübungen hinter den Lidern sehen. Dabei handelte es sich nicht um Nachbilder, sondern um reale Schattenbilder, die die dichten Trübungen auf die Netzhaut projizierten.
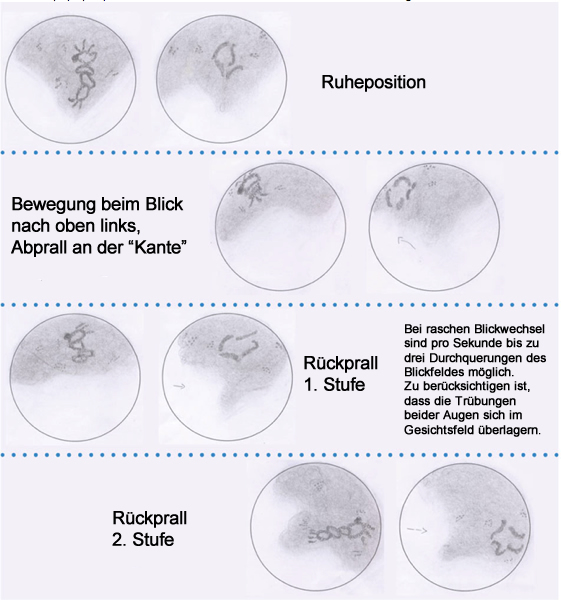
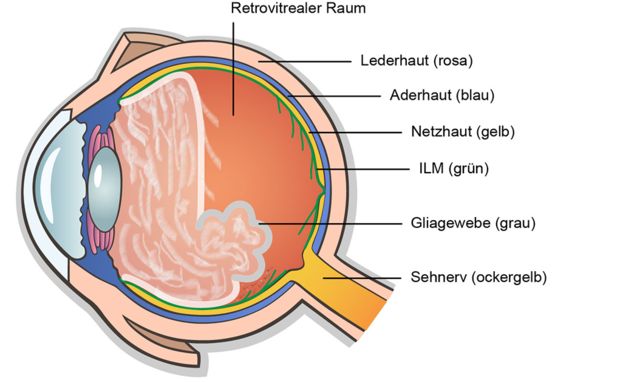
Abb. 25 Schematisch dargestellte Sequenz der Dynamik und Gestalt von Glaskörperschäden, jeweils für das rechte und linke Auge. Der „graue Vorhang“ bzw. „die graue Gardine“ sind Teile der inneren Netzhautmembran (ILM), die an der rückwärtigen Glaskörperrinde haften geblieben sind. Die ringförmigen Strukturen sind die sog. Weiss-Ringe. Sie bestehen aus lamellenartig aufgespaltenem Gliagewebe vom Sehnervkopf (Papille). Die Strukturen falten und entfalten sich ziehharmonikaartig.
Auch die Glaskörperablösung des rechten Auges wurde mittels OCT dokumentiert. Es folgten noch drei Kontrollen in der Augenklinik. Doch die Befunde der beidseitigen Glaskörperabhebungen wurden nicht erhoben, nicht in die Krankenakte eingetragen und mir auch nicht mitgeteilt. Ich sah mich von einem Tag auf den anderen mit einer erheblichen Sehverschlechterung konfrontiert, für die ich keine befriedigende Erklärung bekam. Vor allem der analoge Verlauf der Sehbehinderungen nach dem zeitversetzten Beginn der Tropfung beider Augen machte mich misstrauisch. Daher wollte ich mich mit der „natürlichen Degeneration“ als Begründung nicht abfinden.
Schließlich waren die beidseitigen Sehstörungen eben nicht unter natürlichen Bedingungen entstanden.
Ich recherchierte weiter im Internet. Als erstes musste ich herausfinden, wie hoch mein Augeninnendruck vor der Gabe der drucksenkenden Tropfen war. Ich habe lange gebraucht, um herauszufinden, dass mit „T 12“ der Druck gemeint ist - nicht ganz einfach für einen Augen-Neupatienten, vor allem wenn das „mmHg“ fehlt. „T“ steht für „Tension“, also für „Druck“ bzw. „Spannung“, „mmHg“ für „Millimeter-Quecksilbersäule“. Ich erwähne diese Problematik hier speziell für Augenärzte, damit sie sich in die Situation versetzen können, in der ein Patient sich befindet, der noch nie in augenärztlicher Behandlung war und nicht über die Wirkung der Tropfen aufgeklärt wurde. Die notwendigen Fragen in Bezug auf Glaukomtropfen kann ein Patient nur stellen bei voller Aufklärung über die Bedeutung des Augeninnendrucks im Allgemeinen, über die Augen entwässernde Wirkung der Tropfen und unter Kenntnis seines individuellen Augeninnendrucks. Nicht aber, wenn ihm eine geöffnete Flasche mit fremdsprachiger Beschriftung durch eine Angestellte ans Bett gestellt wird, ohne Beipackzettel, ohne Umkarton und mit überklebtem Etikett in deutscher Sprache, auf dem sogar die Minimalangaben fehlen.
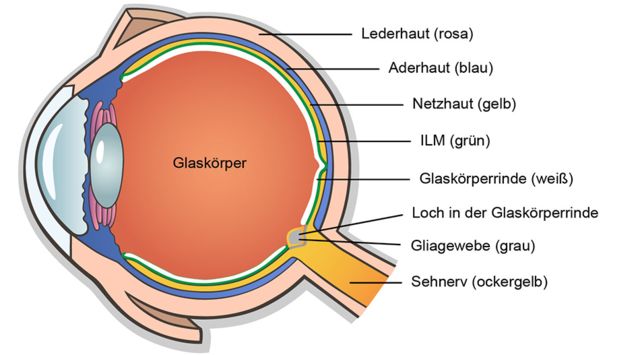
Der Glaskörper ist ein Hydrogel und besteht zu über 98 % aus Kammerwasser. Im gesunden Zustand ist er gelartig und transparent, so wie Hornhaut, Linse und Kapselsack auch. Das Kammerwasser ist an Hyaluronsäure gebunden und lagert in einem dreidimensionalen Netz aus Kollagenfibrillen. Weil ständig Kammerwasser aus dem Auge abfließt, muss auch ständig nachproduziert werden. Dadurch wird ein individueller Augeninnendruck aufgebaut. Dieser ist notwendig, um dem Auge seine fast runde Form zu verleihen und die Netzhaut an die Aderhaut zu pressen. Der Wirkstoff „Dorzolamid“ aus der Gruppe der Carboanhydrasehemmer reduziert die Produktion von Kammerwasser, während der Abfluss ungehindert weitergeht. Dadurch verringert sich das Kammerwasservolumen in allen Augenkammern. Der Druck im Auge sinkt. Lässt man die Luft aus einem Luftballon entweichen, schrumpft er und wird kleiner. Der Druck im Luftballon sinkt. Dieses physikalische Gesetz gilt auch für den Glaskörper. Es ist der bezweckte Effekt von Carboanhydrasehemmern. Eine Volumenreduktion von Kammerwasser ist nur dann sinnvoll, wenn der Abfluss krankhaft eingeschränkt ist. In dem Fall steigt das Kammerwasservolumen im Glaskörper, weil die Produktion unvermindert weiterläuft. Da der Glaskörper sich im starren Augapfel nicht wie ein Luftballon im Freien dehnen kann, steigt der innere Druck. Diese Druckerhöhung kann den Sehnerv schädigen. Ein erhöhter Augeninnendruck liegt vor, wenn bei mehrfachen applanatorischen Messungen mit dem Goldmann-Tonometer einen Wert über 21 mmHg gemessen wird. Dies ist jedoch keine Krankheit, sondern ein Risikofaktor. Weitere Information, siehe Sicherheit von Augentropfen
Weil durch den Carboanhydrasehemmer weniger Kammerwasser nachproduziert wurde als abfloss, schrumpften die Glaskörper. Gleichzeitig mussten sie sich dehnen, um den starren inneren Augapfel ausfüllen zu können. Einen solch widersprüchlichen Akt kann ein weicher Körper nicht bewältigen. Folglich sind beim Bücken meine erschlafften Glaskörper, der Schwerkraft folgend, nach vorne in die jeweiligen abgeflachten Vorderkammer geglitten, weil auch diese von der Volumenreduktion betroffen waren. Durch die dabei entstandenen Zugkräfte wurden die Netzhäute „angesaugt“ und von der Aderhaut abgehoben. Diese Vorgänge zeigten sich mir als schwarze blinde Flecke. Das schmerzhafte Schrumpfungsgefühl im Auge, der Druck auf den Ohren "wie beim Landeanflug" und das sehr belastende Brummen im Kopf waren deutliche Signale für Hypotonie. Wäre ich, wie vom Gesetzgeber vorgeschrieben, ordentlich aufgeklärt worden, hätte ich - als Taucherin - die Signale erkannt und die Tropfen absetzen können.
Unterscheiden sich iatrogene Glaskörpertrübungen von natürlichen Glaskörpertrübungen?
Allem Anschein nach ja!
Als sich schließlich die Glaskörper am Augenhinterpol aus ihrer Verankerung in der Netzhaut gerissen haben, sind Teile der inneren Netzhautmembran mitgerissen und an der Rinde der kollabierten Glaskörper haften geblieben. Die Glaskörperrinde selbst ist zerfasert. Dies präsentierte sich mir als graue schwingende Vorhänge im Gesichtsfeld. Die später dazu gekommenen schaumig schwarzen Strukturen waren das von der Papille lamellenartig abgerissene Gliagewebe, was ebenfalls an beiden Glaskörperrinden haften geblieben ist. Die Schichten falten und entfalten sich ziehharmonikaartig bei jeder Bewegung. Abgelöste Faserpartikel rieselten ab und füllten den neu entstandenen Raum zwischen hinterer Glaskörperrinde und Netzhaut. In diesem retrovitrealen Raum, direkt vor der zentralen Netzhaut, waren sie quasi eingesperrt, da sich der Glaskörper in der Peripherie noch nicht gelöst hatte. Sie warfen tiefschwarze Schatten auf die Netzhaut und bewegten sich zäh und asynchron mit den Vorhängen. Einige Monate später, als die Glaskörper sich immer weiter von der Netzhaut entfernt hatten, sind sie - Sedimente ähnlich - auf den Boden des Augapfels abgesackt. In gebückter Haltung und beim Sport, z. B. beim Schwimmen, wurden sie kurzfristig hochgewirbelt, um danach wieder langsam abzusinken. Nach einiger Zeit verschwanden sie, bis auf einige wenige. Die perlenketten- und spaghettiartigen Schlieren und Nebelschleier sind das Ergebnis der durch die Glaskörperdehnung erzeugte Entmischung von Hyaluronsäure, Proteinen, Wasser und Kollagenfibrillen.
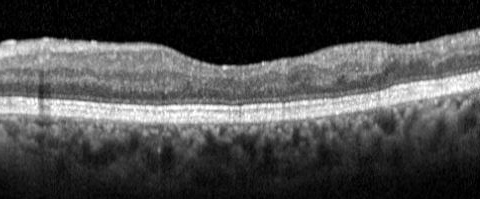
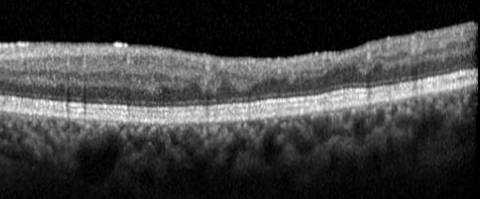
Als nächstes musste ich lernen, OCTs und FAGs zu interpretieren. Das war nicht einfach, weil die Deutlichkeit der OCT-Aufnahmen im Jahr 2009 nicht an die der heutigen Aufnahmen (2018) heranreicht. Außerdem waren die Abbildungen so klein und die Qualität der Papierausdrucke so minderwertig, dass ich mich einer Lupe bedienen musste, um etwas erkennen zu können. Die digitalen Aufnahmen, die ich verlangt hatte und mir einiges erleichtert hätten, wurden mir nicht zur Verfügung gestellt.
Ich stellte fest, dass die konsekutiven Glaskörperabhebungen darauf dokumentiert waren. Durch Vorher-Nachher-Vergleich der Aufnahmen, konnten sie exakt dem zeitversetzten Beginn der Tropfung beider Augen zugeordnet werden. Dies wurde im Nachhinein von mehreren Augenärzten bestätigt.
Meine Glaskörperablösungen unterscheiden sich wesentlich von Glaskörperablösungen als Folge der natürlichen Degeneration, bei der es zunächst zu einer Aggregation von Kollagenfibrillen und anschließend zur Verflüssigung des Glaskörpergels kommt. Danach löst der Glaskörper sich in der Peripherie von der Netzhaut ab. Glaskörpertrübungen treten vor der Glaskörperablösung auf. In meinem Fall ist es unter den Kammerwasser reduzierenden Augentropfen zu einer pharmazeutisch bedingten Schrumpfung der Glaskörpergels gekommen. Anschließend haben sich die Glaskörper beim Bücken kollapsartig am Augenhinterpol von der Netzhaut losgerissen. Kollagenverklumpungen hat es in meinen Glaskörpern nie gegeben. Meine Glaskörpertrübungen sind erstmalig nach den Glaskörperablösungen aufgetreten. Die Abbildung 20 a stellt den Zustand meiner Glaskörper vor Beginn der Tropfung dar, die Abbildungen 20 b, 20 c und 20 d meine Beobachtungen der Vorgänge, die sich 10 bis 14 Tagen nach dem zeitversetzten Beginn der Tropfung in beiden Augen abspielten - und wobei ich „Zuschauer“ war.
Abb. 20 b: Gekippte Darstellung des Auges; unter Trusopt ist es zu einer Volumenreduktion von Kammerwasser im Glaskörper und in der Vorderkammer gekommen; tritt dabei ein Ungleichgewicht ein, rutscht der erschlaffte Glaskörper beim Bücken, der Schwerkraft folgend, in die abgeflachte Vorderkammer und reißt sich am Augenhinterpol kollapsartig von der Netzhaut los.
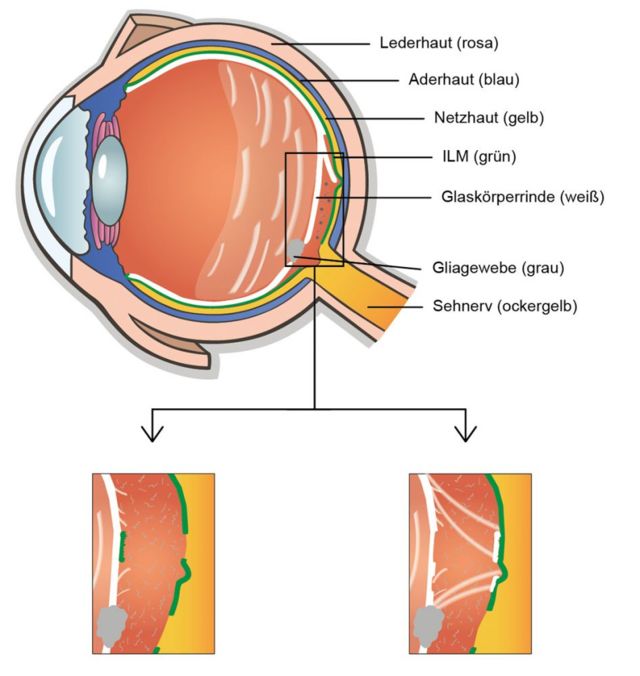
Abb. 20 c: Beginnende Glaskörperablösung mit Ablösung der ILM und / oder Vitreoschisis; Mischformen möglich. Fasern der ILM und der Glaskörperrinde schwimmen im retrovitrealen Raum; diese Partikel werden ebenfalls als „mouches volantes“ diagnostiziert, was nicht richtig ist, denn sie befinden sich außerhalb des Glaskörpers.
Teile der inneren Netzhautmembran (ILM) sind abgerissen und haften an der Glaskörperrinde
Spaltung der lamellaren Schichten der Glaskörperrinde, wovon Teile an der Netzhautmembran haften bleiben
Abb. 20 d: Komplette Glaskörperablösung mit vom Sehnerv abgelöstem Gliagewebe, 4-fach Weiss-Ring-Floater, Vitreoschisis und Abriss von Netzhautfasern, welche an der rückwärtigen Glaskörperrinde haften. Durch das Loch in der Glaskörperrinde türmt sich wolkenartig Glaskörpersubstanz, die durch das lamellenartig gerissene Gliagewebe „gehalten“ wird. Diese Struktur faltet und entfaltet sich pausenlos bei Augenbewegungen, sowohl in horizontaler als auch in vertikaler Richtung und wirft tiefschwarze schaumige Schatten auf die Netzhaut.
Fazit zu den Ereignissen:
Die Erstaufnahmen, Abbildungen 17 a, 17 b und 18, zeigen das Bild einer anterioren ischämischen Optikusneuropathie (AION) mit Staseretinopathie. So haben es mir inzwischen drei Augenärzte, unabhängig voneinander, bestätigt. Die Richtigkeit der Entlassungsdiagnose „Venenast-Präthrombose" ist somit fraglich.
Die Glaskörperabhebungen sind nicht die Folge der natürlichen Degeneration, da die Tropfen eine Volumenreduktion von Kammerwasser im Glaskörper und in der Vorderkammer bewirken. Ein ausreichendes Kammerwasservolumen ist für die Stabilität des Glaskörpers notwendig.
Das Kammerwasservolumen kann nicht beliebig gesenkt werden, ohne beim Bücken ein Abgleiten des erschlafften Glaskörpers in die abgeflachte Vorderkammer zu riskieren. Dass die Glaskörperabhebungen "zufällig zeitgleich" mit den Tropfen aufgetreten sind, ist nicht wahrscheinlich, aufgrund der Tatsache, dass beide Glaskörper direkt vor dem ersten Tropfen als „klar“ und „ohne Befund“ in den respektiven Patientenakten beschrieben wurden. Einer Glaskörperabhebung geht ein langer Prozess der Degeneration voraus, der bei meinen Glaskörpern nachweislich noch nicht eingesetzt hatte. Die Unwahrscheinlichkeit der Behauptung wird noch erhöht durch die Tatsache, dass die Augen nicht gleichzeitig, sondern zeitversetzt getropft wurden. Dennoch vollzogen sich die Glaskörperabhebungen 10 bis 14 Tage nach dem zeitversetzten Beginn der Tropfung.
Laut Aussage des „Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) wurde das Arzneimittel in den klinischen Studien zur Zulassung an Augen mit einem Druck über 23 mmHg getestet, also einem Druck fast doppelt so hoch wie meinem. Dementsprechend höher war das Volumen an Kammerwasser in diesen Augen.
Glaskörperabhebungen werden in den klinischen Studien zur Zulassung von Augenmedikation generell nicht erhoben. Es ist daher nicht bekannt, ob es in den klinischen Studien, Phase III, zu Glaskörperabhebungen gekommen ist (schriftliche Aussage des BfArM aus dem Jahr 2013 liegt der Autorin vor).
Folgeschäden der diskussionswürdigen Diagnose und der ungeklärten Gabe von Trusopt, linkes Auge
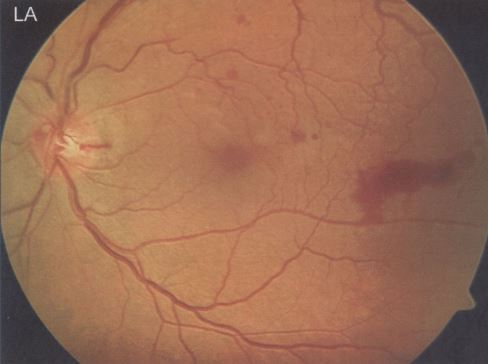
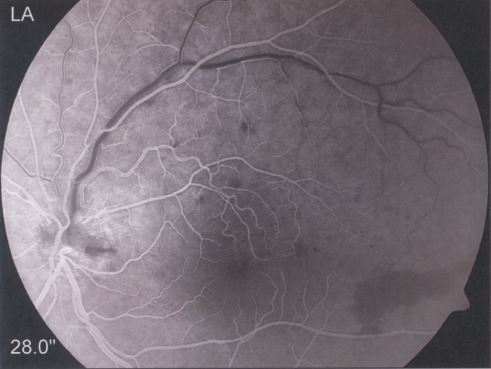
Abb. 21 a, b und c: Ausdünnung und Faltenlegung aller Netzhautschichten des linken erkrankten Auges. Dass der pharmazeutisch induzierte Zug des Glaskörpers an der Stelle des Ödems Netzhautschäden und eine Pigmentepithelverschiebung der Makula mitverursacht hat, kann angenommen werden.

Abb. 21 d: Massive Gefäßwucherungen im Sehnerv (Papille). Bei zeitnaher Kontrolle und früherer Injektion von Avastin hätten diese Gefäßneubildungen verhindert bzw. rechtzeitig gestoppt werden können. Die dunklen Flecke sind Gliagewebe, das von der Papille während der Glaskörperabhebung abgerissen wurde und an der Glaskörperrinde haften geblieben ist. Dieses Gebilde wird als „Weiss-Ring“ bezeichnet. Der zerstörte Glaskörper wurde gut drei Jahre nach seiner Ablösung von der Netzhaut durch eine Vitrektomie aus dem Auge entfernt.
Folgeschäden der fragwürdigen prophylaktischen Behandlung mit Trusopt, rechtes Auge
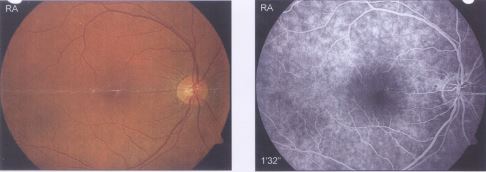
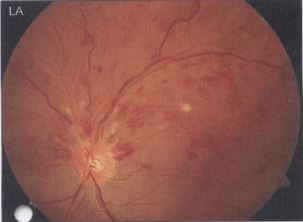
Abb. 23 a: und Abb. 23 b: Einrisse in der inneren Netzhautmembran und in der Nervenfaserschicht als Folge der stattgefundenen Glaskörperabhebung. Die Häutchen über den Wunden sind entweder epiretinale Gliosen oder eine Schicht der hinteren Glaskörperrinde, die an der Netzhaut haften geblieben ist.
-
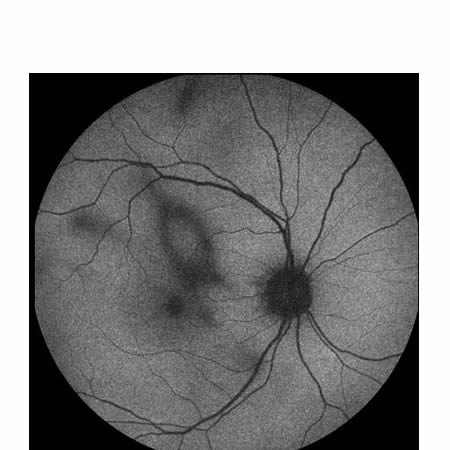
Abb. 8: Autofluoreszenzaufnahme des destruierten Glaskörpers mit Weiss-Ring-Floater -

Abb. 23 c: Großflächige epiretinale Gliose, an der Kräuselung der Netzhaut erkennbar, ist eine Folge der Verletzung der Netzhaut
Paradoxon: An dieser Stelle verweise ich auf Abbildung 7 unter Floater/Typisierung, Schweregrad, Lokalisation . Mir präsentiert sich der Weiss-Ring-Floater als vierfach zusammenhängende Struktur, die sich permanent faltet und entfaltet. Die Beeinträchtigung ist somit auch deutlich höher, als die Aufnahme vermuten lässt.
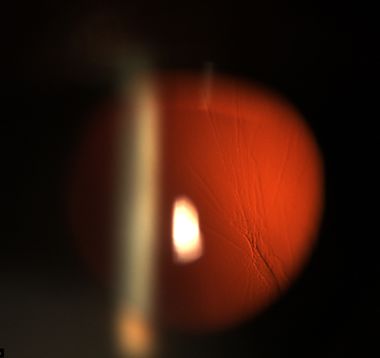
Abb. 14: Spaltlampenfoto mit Darstellung der faltigen hinteren Glaskörperrinde; auch diese Art von „Trübung“ verursacht Lichtstreuung und entoptische Phänomene.
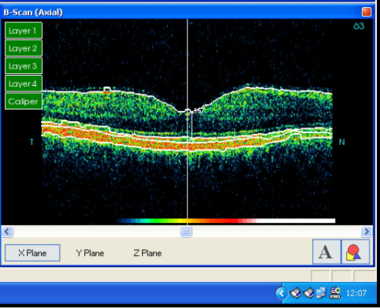
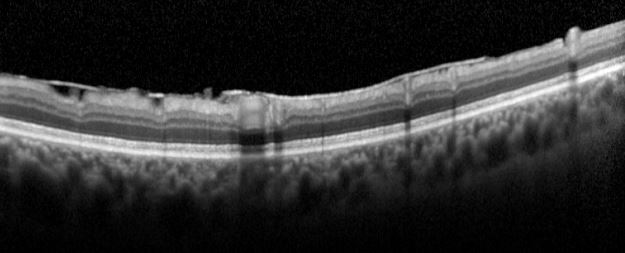
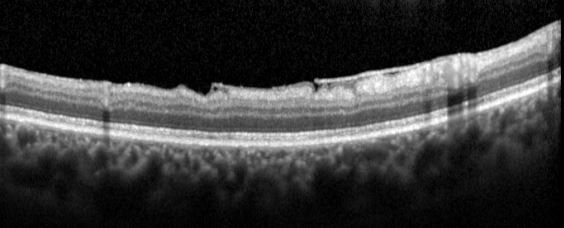
Abb. 24: Zerfaserung der ILM des gesunden Auges, auf OCT sichtbar; direkt unterhalb der Fovea, die Stelle des schärfsten Sehens, sind aufsteigende grünrote Partikel zu erkennen. Die äußere Grenzmembran ist an der Stelle eingerissen, im „Übergang Innen-/Außensegmente“ fehlt der rote Anteil. Dort sind vermutlich Lichtrezeptoren bzw. deren Verschaltungen und Verbindungen bei der Glaskörperabhebung zugrunde gegangen, was für den zentralen Sehverlust verantwortlich zu machen ist.
Video der Autorin: Visualisierung von Starbursteffekten und anderen entoptischen Phänomenen, die mit den Glaskörperabhebungen entstanden sind. Häufig werden für entoptische Phänomene, Lichtstreuung und Lichtreflexe des optischen Apparats englische Begriffe benutzt:
- Starburst (Lichtstrahlen)
- Halos (Lichthöfe)
- Ghosting (Doppelbilder)
- Glare (Blendung)
Vitrektomie nach Glaskörperdestruktion unter Trusopt
Von unbeteiligten Ärzten wurde die Vitrektomie beider Augen wegen der Schwere der Glaskörpertrübungen als „klinisch notwendig“ eingestuft. Gut drei Jahre nach den Glaskörperablösungen wurde der zerstörte Glaskörper aus dem linken Auge entfernt. Über die Beseitigung der Floater konnte ich mich nur kurz freuen. Das Auge wurde immer kurzsichtiger. Ich bekam einäugige Geisterbilder. Innerhalb von 10 Monaten änderte sich der Brechwert von Null auf circa – 7 Dioptrie. Da das andere Auge normalsichtig war, war eine Anisometropie entstanden, die trotz Kontaktlinse zur Korrektur vom Gehirn nicht ausgeglichen werden konnte. Ich litt permanent unter Schwindel, Übelkeit und Kopfschmerzen. Am Tag nach der Vitrektomie war der Augendruck auf 5 mmHg gesunken. Vermutlich hat sich infolgedessen die Linse samt Ziliarkörper verlagert, wodurch Sehobjekte nicht mehr durch das Zentrum der Linse, sondern durch die Linsenrinde auf die Netzhaut, mehrfach aufeinander versetzt, abgebildet wurden. Mir blieb nichts anderes übrig als meine natürliche Linse entfernen zu lassen. Der Chirurg bestätigte nach der Katarakt-OP, dass die Linse sehr weich - und damit gesund - gewesen sei.
Mit der Intraokularlinse wurde der „alte“ Brechwert von 0 Dpt in der Ferne wieder erreicht - so wie er auch beim Partnerauge vorlag. Doch ganz frei von Überraschungen war auch dieser Eingriff nicht. Um Lichtquellen sehe ich seitdem einen leuchtenden Kreis - ähnlich einem Rad mit eng gestellten Speichen -, je weiter entfernt, desto größer. Außerdem stellte sich nun Makropsie und Pelopsie ein. Das bedeutet, dass ich mit diesem Auge die Umgebung größer und näher herangerückt sehe als mit dem Partnerauge. In 40 cm Entfernung beträgt die Abweichung in etwa 8 %. Da sie jedoch mit der Entfernung zunimmt, lässt sich kein tatsächlicher Wert feststellen. Eine Fusion der Bilder beider Augen gelingt daher nur unter ständigem Bildflackern, was sehr belastend ist und zu Dauerschmerzen in der inneren Augenmuskulatur führt. Aus diesem Grund muss ich das Auge regelmäßig mit einem schwarzen Tuch abdecken, damit das Fusionsbestreben beider Augen, was sich nicht willentlich steuern lässt, unterbunden wird. Die Abdeckung mit einer Augenklappe hat nicht funktioniert, da seitlich noch ein wenig Licht ins Auge fiel.
Die Fähigkeit, mich selbständig zu orientieren, hatte ich inzwischen verloren. Der zentrale Gesichtsfeldausfall und die Netzhautschäden sind irreparabel. An die 90 augenärztliche Konsultationen in Bezug auf die Glaskörperabhebungen waren bisher notwendig.
Neun Jahre nach der Glaskörperabhebung, sah ich mich gezwungen auch den eingetrübten Glaskörper mit der daran anhaftenden Netzhautmembran aus dem rechten Auge entfernen zu lassen. Der Arzt, der das linke Auge vitrektomiert hatte lehnte den Eingriff ab. Er war vorbelastet.
Nach mehreren Stationen fand ich einen neuen Chirurgen. Er stellte zur Bedingung mir gleichzeitig eine neue Linse zu implantieren, obwohl meine natürliche Linse noch gesund war. Begründung: sie würde durch die Vitrektomie eintrüben, also könne er sie jetzt auch gleich ersetzen. Ich fühlte mich genötigt. Nach langer Zögerung, willigte ich ein.
Die kombinierte Linsenextraktion und Vitrektomie verlief nicht ohne Komplikationen. Das Auge war blutig und schmerzte. Schon am zweiten Post-OP-Tag musste ich den Notarzt aufsuchen. Die Augentropfen und Salben halfen nur bedingt. Die Sicht auf dem Auge verschlechterte sich zunehmend. Es hatte sich ein Makula-Ödem entwickelt. Die unnötige Katarakt-Op hat das Auge zusätzlich und sinnlos belastet. Insgesamt vierundhalb Monate musste das Auge getropft werden.
Die wabernde Gardine mit den zusammenhängenden dunklen ringartigen Gebilden wurden zwar entfernt, doch die Reflexionen von Sonnenlicht an regennasser Straße, Wasseroberflächen und an glänzenden Materialien, die Blendungen, Starburst, sowie Lichthöfe um Lichtquellen sind geblieben. In der Dunkelheit geistern nun die Reflexionen vom Rand zweier Kunstlinsen im Gesichtsfeld herum. Sie werden erzeugt durch die Beleuchtung von vorbeifahrenden Fahrzeugen und zusätzlich, wenn ich mich bewege von seitlich einfallendem Licht von Lichtquellen aller Art. Die kristallklare Sicht, die Sehschärfe und die Kontrastsensitivität von vor der Glaskörperabhebung sind auch auf dem völlig gesunden Auge nicht mehr zurückgekommen.
In den Augenforen weltweit traf ich Betroffene, die über Glaskörpertrübungen und Glaskörperabhebungen unter Glaukomtropfen berichteten, darunter auch einen 26-jährigen Studenten. Auffällig war, dass die Glaskörperabhebungen sich häufig 10 bis 14 Tage nach Beginn der Tropfung vollzogen.
Das klare unbeschwerte Sehen, was jeder Mensch als selbstverständlich voraussetzt, wurde durch die Glaskörperdestruktionen irreversibel zerstört. Mit der eigentlichen Erkrankung hat das nichts zu tun, denn die durch die AION entstandenen Gesichtsfeldausfälle des linken Auges hätten mühelos durch das gesunde rechte Auge kompensiert werden können. Nun ist auch dies beschädigt.
-
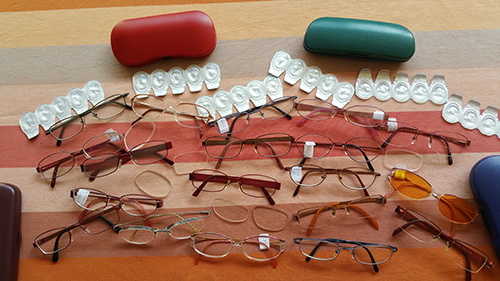
Abb. 27 a -

Abb. 27 b
Abb. 27 a: Vom April 2009 bis Ende 2015 habe ich 33 Brillen gebraucht, weil sich die Werte beider Augen durch die Kammerwasserreduktion, die Glaskörperabhebungen bzw. der Vitrektomie und Katarakt-OP des linken Auges ständig geändert haben. Die Kontaktlinsen symbolisieren das Jahr nach der Vitrektomie, in dem das linke Auge immer kurzsichtiger wurde. Die Kontaktlinse habe ich zusätzlich zu der Brille getragen, da ich alle 3 bis 4 Wochen einen anderen Wert brauchte. Insgesamt waren dafür 120 Optikerbesuche notwendig.
Abb. 27 b: Über der Gleitsichtbrille trage ich eine Coverbrille mit einseitigem Aniseikonieglas, Dicke 1,10 cm und 8%iger Vergrößerung. Vorteil: Die Bilder beider Augen empfinde ich in der Nähe als gleich groß, was das räumliche Sehen verbessert. Nachteil: Sie engt das Gesichtsfeld erheblich ein und fällt beim Bücken herunter. Daher kann ich sie nur zu Hause und beim Fernsehen tragen. Das hilft mir nur bedingt. Gegen die Schmerzen der inneren Augenmuskulatur decke ich das linke Auge regelmäßig mit einem schwarzen Tuch ab. Die Augenklappe und die Abdeckfolie für das linke Brillenglas haben keine Linderung gebracht, weil seitlich noch Licht ins Auge fiel.